Модуль 2. Частная (специальная) патологическая анатомия
Тема 2.10. Патоморфология острых инфекционных болезней
Лабораторный практикум
Краткий теоретический курс
Лабораторный практикум
Сальмонеллезы
Препарат: Гнездный некроз и гранулемы в печени при паратифе телят
Препарат: Язвенно–некротические поражения кишечника при паратифе поросят
Сепсис
Сибирская язва
Рожа
Пастереллез (геморрагическая септицемия)
Листериоз
Контрольные вопросы к теме
Библиографический список
Самостоятельная работа №1
Самостоятельная работа №2
Самостоятельная работа №3
Сальмонеллезы
Сальмонеллез (паратиф) – болезнь характеризующаяся септицемией, острым или хроническим энтеритом.
Возбудители – различные виды микроорганизмов Sа1mоnе11а, способны образовывать эндотоксин.
Болеют все виды домашних животных. Наибольшую смертность отмечают у телят и поросят особенно раннего возраста. У взрослых животных болезнь носит спорадический характер. У лошадей и овец сопровождаются абортами с изменениями в матке, плодовых оболочках и плоде. У цыплят они вызывают белый понос – пуллороз, а у взрослых кур – тиф. Сальмонеллы часто осложняют другие инфекции.
Патогенез. Воротами инфекции является пищеварительный тракт. Микроорганизмы быстро размножаются в кишечнике и проникают в кровь, вызывая развитие септицемии и смерть (чаще у молодняка) младшего возраста. У молодняка старше 2–х месяцев принимает подострое и хроническое течение.
В случае более длительного течения (у взрослых) микроорганизмы фиксируются в клетках ретикулоэндотелия паренхиматозных органов (селезенка, печень, костный мозг) и размножаются в них. Так же возможно бациллоносительство и выделение бактерий с молоком и калом.
В возникновении и развитии болезни имеют различные стресс–факторы, снижающие резистентность организма.
Сальмонеллез (паратиф).
Течение: острая и хроническая формы болезни.
- Острое наблюдается в период массовых отелов у телят раннего возраста (2 – 4–недельного);
- Хроническое – возникает как результат переболевания острой формой.
Спорадические случаи заболевания регистрируют и у взрослого крупного рогатого скота.
Патологическая анатомия.
- При острой форме основные изменения сосредоточены в кишечнике воспаление от серозно–катарального до геморрагического энтерита. Кишечное содержимое водянистое, с неприятным запахом, содержит слизь и кровь.

Рис. 146. Катаральное воспаление кишечника теленка.
Пейеровы бляшки и солитарные фолликулы набухшие и выступают над слизистой оболочкой, на разрезе серозно–красного цвета. При длительном течении слизистая в этих участках некротизируется и образуется фибринозная пленка.
- Сычуг – эрозии и язвы на слизистой.
- Мезентериальные лимфатические узлы увеличены, отечны, иногда с кровоизлияниями.
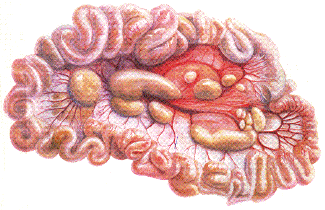
Рис. 147. Гиперплазия мезентеральных лимфатических узлов тонкой кишки теленка.
- Селезенка – в острых случаях в состоянии гиперплазии увеличена, пульпа темно–красного цвета, фолликулы не заметны. Далее может развиться острый спленит – характеризующийся большим количеством беловато–серых узелков.
- Печень – набухшая, дряблая, с множеством мутновато–желтых узелков, достигающих величины с булавочную головку, рисунком стерт.

Рис. 148. Сероватые некротические очажки в печени теленка.
- Желчный пузырь – стенка утолщена и набухшая.
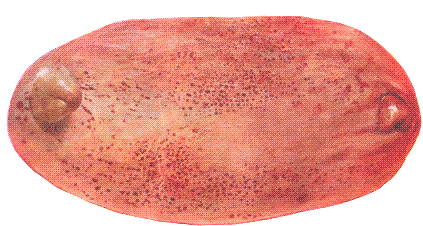
Рис. 149. Кровоизлияния в слизистой оболочке мочевого пузыря.
- Под серозными оболочками – точечно–полосчатые кровоизлияния, при острой форме – под эпикардом и под капсулой почек.
В хронических случаях: часто поражаются легкие.
- Первоначально развивается серозно–катаральная пневмония, затем крупозная пневмония с некротическими очагами. Поражаются верхушечные и средние доли, реже диафрагмальные. Воспаленные доли сине–красного цвета, плотные, влажные на разрезе. Из бронхов выделяется гнойно–катаральная масса. Пневмония может сопровождается фибринозным плевритом и перикардитом.
- Тонкий кишечник – серозно – геморрагический энтерит
- Беременные могут абортировать.
Гистология.
- Селезенка – диффузная или очагова крупноклеточная гиперплазия с некробиотическими изменениями в очагах пролиферации.
- Печень, селезенка, почки, лимфатические узлы, костный мозг
а) простые неспецифические токсические некрозы печеночных клеток – результат токсического действия на печеночные клетки и эндотелий сосудов продуктов обмена бактерий. Представляют собой коагуляционно–некротичекие очажки, вокруг которых отсутствует реактивная зона;
б) паратифозные узелки – гранулемы, имеющие вид очажков размножающихся ретикулоэндотелиальных элементов, расположенных по ходу капилляров. Клетки гранулем со светлыми крупными ядрами обладают способностью к фагоцитозу.
- Легкие гнойно–катаральный бронхит и признаки катаральной и крупозной пневмонии. При затяжной пневмонии устанавливают хронический катаральный бронхит, разрастание соединительной ткани вокруг бронхов, а также в стенках альвеолярных перегородок, что приводит к ателектазу легких.
Диагноз: на основании патологоанатомических и гистологических данных. Особое внимание обращают на типичные узелки в печени и других органах.
Сальмонеллез поросят.
Характеризуется септицемией, острым или хроническим энтеритом. Болеют преимущественно молодые животные (до 5–месячного возраста), редко наблюдают у сосунов.
У взрослых животных часто осложняет вирусное заболевание свиней – чуму, реже рожу.
Патологическая анатомия.
При остром течении:
- Геморрагический диатез – кровоизлияния на серозных и слизистых, на эпикарде, плевре, слизистой оболочке желудка, под капсулой почек, в лимфатических узлах, на складках слизистой оболочки кишечника.
- Легкие – острая фибринозная лобулярная пневмония чаще диафрагмальных долей.
- Фибринозный перикардит
- Селезенка – крупноклеточная гиперплазия – увеличена в 2ן раза, цвет ее сине–красный, края несколько закруглены, под капсулой могут быть кровоизлияния. Встречаются также очажки некрозов и паратифозные узелки.
- Печень – застойные явления, особенно если поражены легкие катарально–фибринозной пневмонией. В острых случаях могут быть кровоизлияния, в затяжных – желтоватые фокусы некроза и паратифозные узелки.
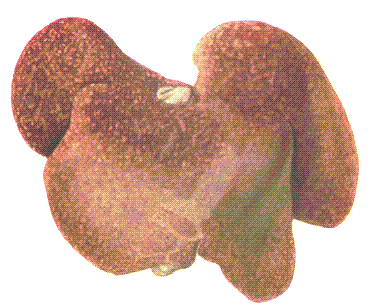
Рис 150. Некротические очажки в печени поросенка.
- Прижизненное покраснение кожи – связано с резким расширением капилляров и застоем крови в сосочковом слое основы кожи, что обусловлено тромбозом капилляров и вен.
- Почки – диффузный серозный или геморрагический гломерулит, который частично связан с развитием паратифозных узелков.
- В мозговых оболочках возможны кровоизлияния
- Кишечник – катаральный энтерит, с переходом в геморрагический. При хронической форме – дифтеритический очаговый или диффузный энтероколит, особенно в слепой и ободочной кишках.

Рис 151. Некроз слизистой оболочки и утолщение стенки
слепой кишки поросенка при хроническом паратифе.
Процесс начинается с острого набухания лимфатического аппарата – пейеровы бляшки и солитарные фолликулы выступают в просвет кишечника в виде валиков (крупноклеточная гиперплазия). Затем они вместе с кишечным эпителием некротизируются с образованием струпа и превращаются в фолликулярную язву с приподнятыми валикообразными краями. Затем язвы рубцуются.
Диагноз – основывается катаральном или геморрагическом энтерите, обнаружении паратифозных узелков в печени и селезенке при острой форме, изменений в толстом отделе кишечника при хронической форме.
Сальмонеллез (паратиф) жеребят – характеризуется сепсисом и кишечной локализацией. Заболевают жеребята в возрасте от одного до шести месяцев.
Патологическая анатомия.
В острых септических случаях:
- Кровоизлияния на серозных оболочках, особенно на эпикарде и брюшине,
- Увеличение селезенки.
- Петехиальные кровоизлияния на клапанах сердца, серозных оболочках, в корковом слое почек и мозговых оболочках.
В подострых случаях:
- Множественные кровоизлияния слизистых желудка и кишечника.
- Катаральное или геморрагическое воспаление кишечника.
- Некроз слизистой кишечника и образованию серокрасных фибринозных пленок.
Сальмонеллез (паратиф) плотоядных (собак, кошек и пушных зверей – черно–бурых лисиц, норок, нутрий) развивается при плохих условиях содержания.
- Острый гастроэнтерит,
- Кровоизлияния на серозных и слизистых оболочках,
- Мелкие некротические фокусы в печени,
- Бронхопневмония.
- Селезенка и лимфатические узлы увеличены.
Пуллороз – болеют цыплята, индюшата преимущественно в возрасте до 14 дней, и в скрытой форме взрослой птицы. Возбудитель является S. pullorum– gallinarum, но могут быть и другие виды.
Патологическая анатомия.
У цыплят, павших в первые 3נ дня жизни, находят:
- Загрязнение ануса каловыми массами белого цвета,
- Гиперплазия селезенки – незначительное увеличение
- Дистрофия печени,
- Острый катаральный энтерит
- Кровоизлияния на слизистой желудочно–кишечного тракта.
У цыплят старшего возраста (8 – 12 дней) и при более длительном течении болезни. Наиболее выраженные признаки в селезенке и в печени.
- Печень желтовато–глинистого цвета, дряблая, при надавливании легко рвется, рисунок ее затушеван, в ней встречаются различной величины беловато–серые очажки некроза, желчный пузырь обычно переполнен темно–зеленого цвета желчью.
- Селезенка полнокровная с частичной гиперплазией.
- Почки увеличены и дряблые, мочеточники переполнены мочекислыми солями.
- Кишечник – катаральный энтерит, возможно с изъязвлением слизистой, лимфоидный аппарат его набухший. В слепых кишках творожисто–белые массы, реже консистенция их жидкая. В клоаке содержимое беловатого цвета с неприятным запахом, которое склеивает анальное отверстие.
- Легкие – милиарные участки творожистого некроза.
- Миокард – дряблый, цвета вареного мяса, в нем заметны некротические фокусы величиной с просяное зерно и больше, которые могут сливаться и выступать из–под эпикарда бугристыми возвышениями.
У взрослых птиц наиболее явные признаки в яичнике.
- Яичник – фолликулы морщинистые, узловатые, поверхность резко гиперемирована, содержимое разжижено. Они лопаются, что приводит к развитию серозно–фибринозного перитонита (его называют желточный перитонит).
- Кишечника – катаральный энтерит.
Диагноз – на основании патологоанатомических изменений и бактериологического исследования внутренних органов, трубчатых костей и содержимого желчного пузыря.
Тиф кур и индеек.
Патологическая анатомия.
- Анемия слизистых оболочек, бледность гребешка, сережек, бородок.
- При длительном течении – истощение.
- Печень – желтого цвета, дряблая, легко рвется – возможны кровоизлияния в брюшную полость. Милиарные некротические фокусы.
- Желчный пузырь – переполнен желчью густой консистенции.
- Селезенка – гиперплазия лимфоретикулярной ткани фолликулов, увеличена в 2 – 3 раза, серо–красного цвета на разрезе отчетливо выступают серовато–белые фолликулы, иногда под капсулой и в паренхиме – некротические фокусы.
- В сердечной сумке – серозный экссудат, мышца сердца дряблая, под эпикардом могут быть кровоизлияния.
- Кишечник – катаральный энтерит.
- Почки – увеличены, пятнистые, желтоватого цвета.
При хроническом течении:
- В паренхиматозных органах – в сердечной мышце, печени и почках, отмечают глубокие дистрофические процессы.
- Яичники – деформированы, с кровоизлияниями, часто с разрывами фолликулов, что приводит к развитию перитонита.
Диагноз – на основании эпизоотологических данных, патологоанатомических изменений и бактериологического исследования.
Сальмонеллезные аборты домашних животных.
Сальмонеллезный (паратифозный) аборт лошадей чаще возникает спорадически, характеризуется абортом, поражением родовых путей и плода. Обычно аборт регистрируют в поздний период беременности.
Патологическая анатомия.
- Плоды – отечны, с признаками сепсиса. На серозных, слизистых, и в паренхиматозных органах множественные кровоизлияния. В печени и почках сильная дистрофия.
- Плацента – острое геморрагическое или дифтеритическое воспаление.
- Хориоаллантоисная оболочка – с кровоизлияниями, очаговыми некрозами, в местах некроза – язвы круглой или лентовидной формы.
- Матка – эндометрит.
У родившихся жеребят в первые дни после рождения развивается септицемия.
Сальмонеллезный (паратифозный) аборт овец – характеризуется массовыми абортами овцематок в последнем периоде беременности, и массовым заболеванием ягнят в течение первых 10㪧 суток после рождения.
Патологическая анатомия.
- Матка – серозно–катаральный эндометрит. При задержке последа – гнойно–гнилостный эндометрит.
- Кишечник – острый серозно–катаральный энтерит.
- Печень – зернистая дистрофия и серозный паренхиматозный гепати, паратифозный энтерит.
- Плоды – часто без изменений.
- Почки – кровоизлияния и серозный гломерулит.
- Сердце – кровоизлияния и дистрофия мышечных волокон.
На вскрытии ягнят, которые пали на 10– 15–й день после рождения.
- Слизистые и серозные – желтушность
- Желудок, кишечник – гастроэнтерит.
- Печень – увеличена, желто–коричневого цвета и усеяна бело–серыми Г–узелками.
- Эпикард, эндокард и легочная плевра – кровоизлияния.
Препарат: Гнездный некроз и гранулемы в печени при паратифе телят
Гранулемы в печени являются важным диагностическим признаком при паратифе телят. Встречаются они главным образом и хронической стадии болезни у телят более старшего возраста.
Различают:
- мелкоочаговые некрозы;
- клеточные узелки, или гранулемы;
- фибринозно–геморрагический очаговый гепатит.
Рассматривая под микроскопом очаги первого вида поражения, находят, что они занимают очень незначительную площадь внутри долек (микронекрозы) и по окраске и строению резко отличаются от окружающей ткани. При окраске гематоксилин–эозином очаги некроза определяют по однородно–розовой окраске мертвой ткани. Контуры балочного строения в таких участках в самой начальной стадии процесса могут быть заметны, а затем исчезают, и тогда некротический очаг состоит из зернисто–глыбчатой массы (коагуляциоиный некроз). Ядра даже при большом увеличении в большинстве мертвых клеток не обнаруживают (кариолизис) и только на периферии очага их иногда выявляют в виде теней. В окружающей ткани реакция обычно отсутствует. Лишь иногда отмечают повышенное содержание лейкоцитов в прилегающих к очагу некроза междольчатых синусоидных капиллярах.
Паратифозные гранулемы также занимают небольшую площадь внутри печеночных долек и состоят из эпителиоидных клеток и гистиоцитов, среди которых при большом увеличении микроскопа обнаруживают клетки крови – нейтрофильные лейкоциты л лимфоциты; особенно много их в расширенных капиллярах на периферии узелка. В некоторых случаях клетки центра узелков некротизированы.
Такого же типа, но более мелкие гранулемы иногда находят в интиме венозных сосудов. Располагаются они главным образом под эндотелием центральных и сублобулярных вен, выступают в просвет сосуда и состоят ,из тех же гистиоцитарных клеток. Если около гранулемы лежит тромб, эндотелий и отдельные клетки ее в состоянии некроза. Очаги поражения третьего вида занимают сравнительно небольшую площадь внутри долек и содержат в начальных стадиях эритроциты, фибрин и продукты распада паренхимы печени, а в дальнейшем, кроме того, в небольшом числе лимфоциты и гистиоциты.
Макроскопически паратифозные гранулемы из–за малой величины (с булавочную головку) не всегда отчетливо заметны. Обычно они просвечивают через серозную оболочку печени в виде серых или желтовато–серых очажков. На поверхности разреза гранулемы выступают еще слабее, так как затушевываются выступающей из перерезанных сосудов кровью.
Препарат: Язвенно–некротические поражения кишечника при паратифе поросят
Наиболее характерны при паратифе поросят изменения в конечном отделе подвздошной кишки и в толстом кишечнике.
Для изучения микрокартины заболевания в его развитии необходимо иметь несколько препаратов, и в срезах должны быть обязательно солитарный фолликул или пейерова бляшка, а кругом – слизистая и другие оболочки кишечника.
На первом препарате изучают начальную стадию процесса. При малом увеличении находят лимфатический фолликул и констатируют, что он значительно увеличен и большая часть его бледно окрашена. При большом увеличении в фолликуле отмечают крупные, со светлыми ядрами клетки, которые, располагаясь довольно тесно друг к другу, напоминают паратифозную гранулему. Являясь производными клеток ретикулоэндотелия, они по мере увеличения в количестве оттесняют собственные клетки фолликула. Последние обнаруживают на периферии в виде ободка или кучек синих клеток, а иногда их замещают клетки гранулемы.
На втором препарате (следующая стадия процесса) отмечают некроз клеток гранулемы, что иногда происходит вследствие фибринозного (дифтерптического) воспаления. Мертвый участок окрашивается в однородно–розовый цвет; в нем почти нет остатков ядер. В слизистой и подслизистой кишечника на границе с мертвой тканью к этому времени начинает образовываться демаркационная зона из лейкоцитов и лимфоидных клеток. В подслизистой заметна гиперемия сосудов.
В третьем препарате {последующая стадия процесса) некротический участок отторгается в сторону просвета, и на этом месте остается язва, по краям покрытая грануляционной тканью. Последняя постепенно заполняет всю полость, и процесс заканчивается рубцеванием.
Макроскопически в период образования гранулем лимфофолликулы и пейеровы бляшки увеличены и выступают над слизистой в виде валикообразных возвышений. Когда гранулемы некротизируются, на вскрытии слизистая покрыта струпьями грязно–серого, грязно–зеленого, желтовато–серого и желтовато–коричневого цвета, что зависит от количества желчного и растительного пигмента.
Сепсис
Сепсис – особая форма инфекционного заболевания, которая развивается в организме с подавленными защитными силами. Характеризуюется полиэтиологичностью (отсутствием специфического возбудителя), ацикличностью (отсутствием сроков течения), высокой смертностью (почти всегда летальный исход).
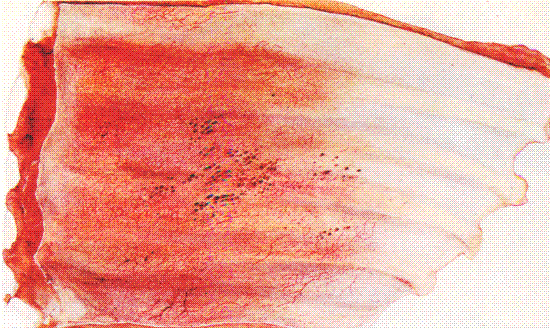
Рис. 152. Множественные кровоизлияния в плевре теленка .
Этиология.
- Возбудителями могут быть самые разнообразные микроорганизмы – стафилококки, стрептококки, диплококки, кишечная, синегнойная, рожистая палочки, грибы и другие инфекты.
- Сепсис вызывают как сильнопатогенные микроорганизмы (например, сибиреязвенные бациллы), так и слабопатогенные (пневмококки, менингококки и др.).
- Возбудитель сепсиса может иметь экзогенное или эндогенное происхождение (аутоинфекция).
- Сепсис может развиваться как осложнение ранее перенесенного инфекционного процесса.
- Возможна смешанная инфекция с образованием микробных ассоциаций (полимикробный сепсис).
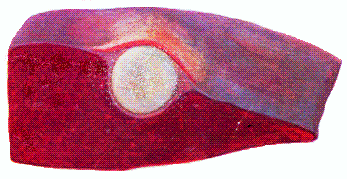
Рис.153. Гнойник в печени крупного рогатого скота, явивщийся исходным очагом сепсиса .
Патогенез.
Возникновение и развитие сепсиса, его течение, клинико–морфологическое проявление и исход определяются особой формой взаимодействия возбудителя и макроорганизма, не способного подавить инфекционный процесс.
Любой сепсис проявляется в связи с внедрением в организм микробов, место внедрения которых называют ворота сепсиса, а местные первичные, изменения тканей в воротах сепсиса – септический очаг.
Септический очаг может быть прогрессирующим неограниченным или он может иметь демаркационную зону. Иногда очаг в воротах инфекции отсутствует, а образуется в отдалении от места первичного внедрения возбудителя. Возможны случаи, когда местного очага ни в воротах, ни в отдалении от них нет, это криптогенный сепсис – развивается в результате проникновения микробов через естественные барьеры организма (слизистые оболочки пищеварительного, дыхательного, мочеполового трактов) без видимого изменения органов или аутогенно, а так же когда возбудителями сепсиса являются обычные обитатели организма (кишечная палочка, диплококки и др.).
После определенного периода адаптации микробов в первичном септическом очаге при благоприятных условиях они могут проникнуть в лимфатические и кровеносные сосуды, при лимфагенной генерализации наблюдается лимфангиты и тромболимфангиты, которые влекут за собой лимфадениты регионарных лимфоузлов.
Распространение возбудителя гематогенным путем по венам сопровождается флебитами и тромбофлебитами.
Сочетание первичного септического очага и поражения сосудов и лимфатического узла называют первичным септическим комплексом. При преодолении всех защитных барьеров организма микроорганизмы попадают в кровь.
Однако не всякое попадание микробов в кровь ведет к развитию сепсиса. При высокой резистентности организма животного микроорганизмы, попавшие в кровь, погибают в ней или захватываются клетками ретикулоэндотелия и разрушаются ими, в случае ослабления организма и подавления его иммунной реактивности развивается сепсис.
Сепсис не имеет циклического течения, но септический процесс возникает и протекает с закономерной последовательностью.
- Из первичного очага инфекции микроорганизмы, выделяя экзо– и эндотоксины, и ферменты, повреждают стенку капилляров и венул, проникают в кровь и размножаются в крови, в том числе в лейкоцитах и макрофагах, накапливаются в крови с развитием септической бактериемии, токсинемии и геморрагического синдрома. Этому способстует:
а) резкое снижение клеточного и гуморального иммунитета (первичный или вторичный иммунодефицит);
б) массивное поступление бактерий в кровоток.
- Микротромбоз капилляров и венул и нарушения микроциркуляции в органах ведут к развивитию вторичных метастатических поражений в виде острого негнойного (при септицемии), или гнойного (при септикопиемии) васкулита с образованием гнойников и очагов некроза.
- Осутствие иммунитета, глубокое нарушение обмена веществ и истощение энергетических ресурсов и интоксикация способствуют прогрессирующему течению сепсиса с неблагоприятным исходом.
Патоморфологические изменения при сепсисе.
Местные изменения:
Местные изменения локализуются во входных воротах сепсиса.
Макрокартина:
- Первичный септический очаг образуется во входных воротах сепсиса или в отдаленных от них поврежденных органах. В нем отмечают воспалительные процессы (гнойное, или серозно–геморрагическое некротизирующие воспаление).
- Из ворот инфекции или септического очага инфекционный процесс быстро распространяется по лимфатической и кровеносной системам. Это ведет к развитию лимфангита, лимфаденита, флебита и тромбофлебита (воспаление вен).
- Септический очаг может отсутствовать на месте внедрения микробов в организм при обострении латентно протекающей инфекции, быстром проникновении возбудителя в органы или заживлении поврежденной ткани.
Общие изменения:
При сепсисе развиваются во всех органах и тканях организма животного.
Отмечают следующие изменения:
- Расстройство кровообращения.
- Васкулиты (воспаление каппляров).
- Внутрисосудистый микротромбоз.
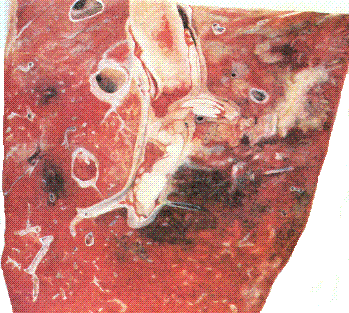
Рис. 154. Тромбоз крупного сосуда и воспаление легких лошади.
- Гемолиз эритроцитов – с повышенным образованием кровяных и желчных пигментов, с развитием общего гемосидероза и гемолитической желтухи.
- Лейкоцитоз – характеризующийся увеличением количества преимущественно нейтрофильных лейкоцитов.
- Дистрофические процессы.
- Воспалительные процессы.
- Иммунопатологические процессы.
Макрокартина
- Трупное окоченение при сепсисе слабо выражено или отсутствует – в связи с прижизненными трофическими расстройствами.
- Трупное разложение – развивается вскоре после смерти животного – в результате быстро наступающего аутолиза и наличия микроорганизмов в крови.
- Признаки геморрагического синдрома проявляются следующими изменениями:
–Кровь темно–красная, несвертывающаяся или с рыхлыми темно–красными сгустками с ранним образованием трупных гипостазов и имбибиции (трупных пятен) – в результате гемолиза эритроцитов и асфиксии (удушье, вследствие затруднения дыхания, сопровождается расстройством кровообращения).
–Подкожная клетчатка и склера желтушно окрашены, в рыхлой соединительной ткани образуются серозно–геморрагические инфильтраты.
–Слизистые оболочки, серозные покровы, паренхиматозные органы – с множественными диапедезными точечными и полосчатыми кровоизлияниями (геморрагический диатез).
–Сосуды – тромбоэмболия с развитием инфарктов в почках и других паренхиматозных органах.
- Воспалительные и гиперпластические процессы в кроветворной и лимфоидной (иммунокомпетентной) системах, а также в интерстиции паренхиматозных органов проявляются следующими изменениями:
–Селезенка – гиперплазия в сочетании с септическим воспалением и парезом гладкой мускулатуры трабекул. «Септическая селезенка»
– увеличение органа в 2ן раза, цвет темно–красный, консистенция дряблая, соскоб пульпы обильный.
У животных при сверхостром течении сепсиса, а также у новорожденных и истощенных септическая селезенка с характерной дряблостью не развивается.
–Лимфатические узлы, особенно регионарные пораженным органам, миндалины, солитарные фолликулы и пейеровы бляшки кишечника – с признаками серозно–геморрагического или гнойного воспаления (острого лимфаденита) и гиперплазии. Увеличены, набухшие, влажные, покрасневшие, на разрезе паренхима сочная.
–Костный мозг – превращение желтого костного мозга в красный. Ткани костного мозга отечные, с кровоизлияниями.
–Тимус – в состоянии акцидентальной инволюции. Орган уменьшен в объеме, серого цвета.
- В паренхиматозных органах (печени, почках, миокарде), скелетных мышцах, головном и спинном мозге, железах внутренней секреции – ярко выраженные дистрофические и некротические процессы.
- Легкие – застойная гиперемия и отек легких, которые развиваются на фоне сердечной недостаточности. Вследствие чего развивается асфиксия со смертельным исходом. Легкие темно–красного цвета, плотные, сосуды повышено кровенаполнены. При пробе на плавучесть – кусочек легкого плавает в толще воды.
Классификация сепсиса – базируется на этиологии, характере входных ворот (локализации септического очага) и клинико–морфологических признаках.
- По этиологии – классифицируется в зависимости от возбудителя, различают следующие виды сепсиса:
–Кокковый (стрептококковый, пневмококковый, диплококковый, менингококковый).
–Колибактериальный, синегнойный, протейный, анаэробный, сибиреязвенный, рожистый, пастереллезный, грибковый и др.
–Кроме того, выделяют мономикробный, мономикробный, но с различными микробами в разных органах и полимикробный (ассоциативный) сепсис.
Наибольшее значение в ветеринарной практике имеют: кокковый сепсис, сибиреязвенный, рожистый, пастереллезный.
Кокковый сепсис – возникает при проникновении в кровь различных видов кокков, в условиях пониженной сопротивляемости или аллергической реактивности организма. Клинико–анатомически различают три варианта коккового сепсиса: септецимия, пиемия, септикопиемия.
- В зависимости от характера входных ворот сепсиса (локализации первичного септического очага) – выделяют следующие виды сепсиса:
–Раневой– развивается вследствие инфицирования травмированных кожных покровов или слизистых оболочек, при воздействии огнестрельного или холодного оружия, высоких и низких температур (ожог, обморожение). Его разновидность является послеоперационный сепсис, при нарушении правил асептики и антисептики (кастрация, руминатомия, кесарево сечение).
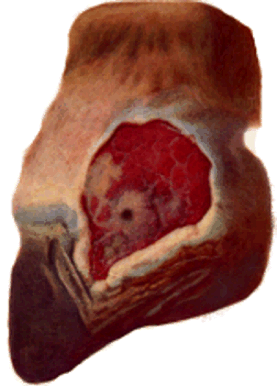
Рис.155. Язва с омозоливщимися краями и свищевой ход в полость сустава лошади, явившийся исходным очагом раневого сепсиса.
Раневой сепсис развиваются в первые дни после повреждений тканей или в случае затянувшейся регенерации тканей в более поздний срок.
Макрокартина:
Рана покрасневшая, с набухшими краями, поверхность раны покрыта отрубьевидным фибринозно–некротическим налетом и гноем. Отмечают тромбофлебит лимфангит, лимфаденит регионарных лимфоузлов.
–Послеродовой – результат инфицирования травмированных тканей родовых путей или матки при патологических родах различными гноеродными микроорганизмами, анаэробными бациллами и т.д.
Макрокартина:
При гнойном метрите – матка растянута, мускулатура вялая, местами дряблая, периметрий тусклый, с наложениями фибрина. В полости матки гной грязно–зеленого цвета, слизистая набухшая, гиперемированая, с кровоизлияниями, эрозиями, некротизирована. Тромбоз вен широкой маточной связки.
При анаэробном сепсисе – стенка матки отечна, отек распространяется на параметрий. Слизистая набухшая, покрыта кашицеобразной массой, экссудат с примесью пузырьков газа.
При некробактериальном сепсисе – наиболее выражен некротический процесс, стенка матки утолщена, плотная, слизистая глубокоскладчатая, покрыта крошковатыми сухими массами.
–Пупочный – наблюдают у новорожденных. Чаще болеют жеребята, телята, реже ягнята, поросята. Возбудители – стрептококки. Основой развития сепсиса является гнойный тромбофлебит и тромбоартериит пупочных сосудов с образованием абцесса, в брюшной стенке откуда затем, могут распространятся метастатические абцессы в печени, легких, почках, перибронхиальных, медиастинальных и мезентеральных лимфатических узлах. Вследствие инфильтрации экссудатом мягких тканей отмечают опухание пупочной области (омфалофлебит), утолщение пупочных сосудов с наличием в них серо–желтого, грязно–желтого или грязно–зеленого размягченного тромба. У телят и ягнят при омфалофлебите, вызванном некробактериями, находят сухие некротические очаги в тканях пупка, в печени и легких.
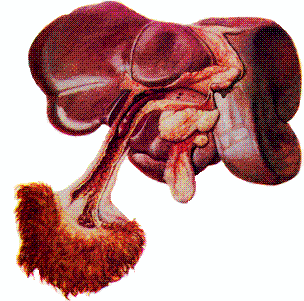
Рис. 156. Воспаление пупочного канатика у теленка, обусловившее возникновение пупочного сепсиса.
–Уросепсис – встречается чаще у КРС при гнойных пиелонефритах и циститах.
–Аспирационный – возникает при катаральной бронхопневмонии, осложненной гангреной в связи с попаданием (инспирацией) инородных тел в легкие (например лекарственных веществ при насильственном введении их животным через рот).
Макрокартина:
Бронхогенное развитие аспирационной пневмонии начинается с образования в легочной ткани множественных, вначале мелких серого цвета фокусов, затем сливных очагов величиной с лесной орех, с дальнейшим некрозом ткани легкого и развитием гангренозного процесса.
–Криптогенный или скрытный при отсутствии первичного септического очага.
- По клинико–морфологическим признакам выделяют: септицемию, пиемию, септикопиемию и хрониосепсис.
Септицемия – характеризуется повышенной реактивностью организма, острым течением, некомпенсированной бактериемией, токсико–геморрагическим синдромом и отсутствием гнойных метастазов.
В септическом очаге отмечают серозно–геморрагические с некротическим акцентом изменения.
Пиемия – развивается при относительно высокой реактивности организма. Характеризуется гнойным воспалением в септическом очаге и наличием гнойных метастазов в органах и тканях. Вызывается главным образом стрептококками, стафилококками и синегнойной палочкой. Септическими очагами могут быть гнойное воспаление пуповины у новорожденных, инфицированные раны, гнойный мастит, эндометрит.
В области септического очага, расположенного, как правило, в воротах инфекции, обнаруживают гнойное воспаление, гнойные лимфангит и лимфаденит и гнойный тромбофлебит, например – при мыте жеребят из первичного гнойного очага (ворот сепсиса) при лимфогенном и гематогенном распространении возбудителя возникают множественные абсцессы в органах.
Септикопиемия – характеризуется как типичными изменениями, так и явлениями, свойственными пиемии – (гемолитическая желтуха, геморрагический диатез, гиперплазия селезенки и лимфатических узлов, дистрофия паренхиматозных органов) + (наличие множественных, абсцессов в разных органах).
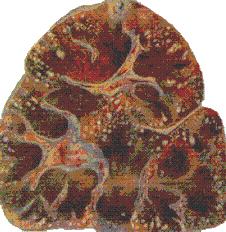
Рис. 157. Множественные гнойнички в почке жеребенка (септикопиемия).
Основой для развития септикопиемии является гнойный тромбофлебит, который возникает вначале со стороны ворот инфекции, а затем последовательно эмболически в других отдаленных венозных сосудах, где образуются метастатические гнойные очаги. Примером септикопиемического варианта является септикопиемия новорожденных телят, жеребят.
Хрониосепсис – характеризуется наличием длительно незаживающего септического очага и общих обширных нагноений. Наблюдается после ранений, при гнойном мастите и эндометрите. Периодически сопровождается обострениями заболевания. Из общих изменений наблюдают исхудание, атрофию органов, истощение животного.
Диагноз.
Сепсис диагностируют на основании клинических, гематологических, патоморфологических данных и результатов бактериологического исследования. Бактериальные посевы делают из крови внутренних органов. Основанием для определения сепсиса служат положительные результаты на бактериемию, в сочетании с септическими изменениями в организме. Необходимо исключить специфические инфекционные болезни, протекающие по типу сепсиса (сибирская язва, клостридиозы и др.).
Сибирская язва
Сибирская язва – острая инфекционная болезнь, характеризуется высокой лихорадкой, септицемией и серозно–геморрагическим некротизирующим воспалением.
Распространение.
Болеют все виды млекопитающих животных, из которых менее чувствительны свиньи, собаки и некоторые плотоядные, болеет также человек, птицы болеют редко.
Возбудитель – неподвижная грамположительная спорообразующая аэробная палочка.
В организме больного животного и на питательных средах, образует капсулу. При неблагоприятных условиях формируются споры. В невскрытом трупе споры не образуются.
Патогенез.
Заражение:
- Преимущественно алиментарным путем
- Аэрогенное заражение очень редко у свиней при поедании инфицированной мясо–костной муки
- Через поврежденную кожу и слизистую оболочку.
- Кровососущими членистоногими (у лошадей, северных оленей).
В месте первичного попадания (воротах инфекции, которыми может являться глотка, миндалины, тонкий кишечник, носоглотка, легкие, кожа) бациллы размножаются с образованием капсульных форм, и формированием первичного очага воспаления серозно–геморрагического характера (тонзиллит, корбункул на коже или в кишечнике), далее возбудитель захватывается фагоцитами и макрофагами, которые заносят его в лимфатическую систему, где развивается уже второй очаг серозно–геморрагического воспаления регионарного лимфатического узла (лимфаденит). Савокупность этих изменений составляет полный сибиреязвенный комплекс. Далее возбудитель разрушает барьерную функцию лимфатических узлов, и попадает в кровь, вызывая септицемию, а затем смерть.
Патогенез болезни обусловлен высокой вирулентностью возбудителя, способностью образовывать капсулу и вырабатывать токсины (факторы 1, 2, 3) и протеолетический фермент.
Токсины:
- Способствуют нарушению проницаемости стенок кровеносных сосудов, в результате чего возникают множественные кровоизлияния и развиваются очаги серозно–геморрагической инфильтрации рыхлой соединительнотканной клетчатки.
- Нарушение функции гипоталамо–гипофизарно–надпочечниковой системы, вследствие чего происходит резкое падение объема крови и кровяного давления.
Сибириязвенный протеолитическии фермент – приводит к нарушению обмена белков и деструкции тканей.
Инкубационный период длится 1ן дня.
Течение болезни: молниеносное, острое, подострое и хроническое.
Формы.
В зависимости от способа заражения и от мест первичной локализации инфекционного процесса различают:
- Апоплексическая форма – молниеносоное течение
- Септическая – острое течение
- Кишечная – при употреблении инфицированных корма и воды,
- Легочная – при попадании возбудителя в воздухоносные пути с вдыхаемым воздухом,
- Кожная (карбункулезную) форму болезни, развивающуюся при проникновении возбудителя через кожу (травмы, жалящие насекомые),
- Ангинозная – преимущественно у свиней,
- Атипичное проявление
Апоплексическая форма сибирской язвы (молниеносное течение) – начинается внезапно и протекает тяжело. Чаще встречается у овец, КРС и свиней.
Клиника: отмечают возбуждение, манежные движения, судороги, ускоренное дыхание, тахикардию, цианоз видимых слизистых оболочек, потерю сознания, резко повышается температура тела, кровянистые истечения изо рта и носа, а из анального отверстия – кал с примесью темной крови.
Гибель наступает в течение 1– 2 ч после появления первых симптомов болезни.
Макрокартина – основные изменения находят в головном мозге.
- Полнокровие сосудов оболочек и вещества мозга
- Между твердой и паутинной оболочками, в мозговых желудочках –кровянистая жидкость и сгустки крови, в мозговой ткани кровоизлияниями.
- Мягкие мозговые оболочки – утолщены, набухшие, тусклые, видны единичные или множественные кровоизлияния (серозно–геморрагический лептоменингит).
Во внутренних органах патологоанатомические изменения могут отсутствовать, либо быть незначительными и малотипичными для сибирской язвы. Отмечают застойную гиперемию и дистрофические изменения.
- Застойная гиперемия – в подкожной клетчатке, мышцах, печени, легких, серозных покровах кишечника, брюшине. В подкожной и забрюшинной клетчатке –участки студенистого пропитывания.
- Селезенка в объеме не увеличена, слегка набухшая.
- Отдельные лимфатические узлы набухшие, застойно гиперемированы, имеют кровоизлияния.
- Легкие полнокровные, в паренхиме и на плевре кровоизлияния. В состоянии различной степени застойного отека. В трахее и бронхах – пенистая жидкость с примесью крови.
Септическая форма болезни (острое течение).
Клиника:
Температура тела повышается до 41– 42°С. Отмечают слабость конечностей, возбуждение и беспокойство, которые сменяются депрессией. Дыхание ускоренное, тяжелое, сердечные удары – стучащими, цианоз слизистых.
У больных животных возникают судороги, параличи конечностей и искривление шеи. Моча темно–красная, перед смертью возможно выделение из носа и рта кровянистой пенистой жидкости. Болезнь длится 1– 2 дня.
Макрокартина.
Отмечают общесептические изменения и следующие признаки:
- Трупное окоченение слабо выражено, разложение трупов наступает рано, что сопровождается вздутием живота вследствие брожения содержимого пищеварительного тракта вследствии прижизненной атонии преджелудков у КРС и МРС и колик у лошадей. Трупы вздуты, прямая кишка выпячена, из естественных отверстий (носовой полости и прямой кишки) вытекает густо–вишневого цвета кровь, видимая слизистая оболочки оболочки прямой кишки застойно гиперемирована с резко переполненными кровью венозными сосудами, с множественными точечными и мелкопятнистыми кровоизлияниями.
- Кровь в сосудах несвернувшаяся, дегтеобразно густой консистенции, темной, почти черной окраски, на воздухе очень слабо и медленно светлеет (асфиксическая кровь). Сгустки крови в сосудах отсутствуют, встречаются только в крупных сосудах редко.
- Подкожная, межмышечная, подслизистая и околопочечная клетчатка пропитана желтоватым студенистым инфильтратом, пронизанным кровоизлияниями разных размеров.
- Лимфатические узлы резко увеличены в объеме, набухшие, темно– или черно–красного цвета, на разрезе влажные, пронизаны кровоизлияниями, могут отмечаться очаги некрозов кирпично–красного цвета с сухой матовой поверхностью разреза – серозно– геморрагический с некротическим акцентом лимфаденит.
- Селезенка сильно увеличена (иногда в 3– 5 раз), что является следствием ее резкого кровенаполнения и нарушения тонуса гладкой мускулатуры трабекул при их парезе. Края ее закруглены, капсула сильно напряжена (иногда до разрыва), пульпа размягчена, кашицеобразной или полужидкой консистенции, с поверхности разреза стекает в виде дегтеобразной массы.

Рис. 158. Некротические очажки в селезенке свиньи.
- Мышцы дрябловатые, темно–красного цвета вследствие застойной гиперемии, с поверхности и в толще содержат пятнистые и точечные кровоизлияния.
- В брюшной и грудной полостях, а также в полости перикарда обнаруживается серозно–кровянистая жидкость.
- Легкие в состоянии застойной гиперимии и отека. Темно–красного цвета, с поверхности разреза стекает много крови, в просвете трахеи и бронхов содержится пенистая кровянистая жидкость, слизистые оболочки их усеяны точечными кровоизлияниями. Может отмечаться лобулярная геморрагическая пневмония виде темно–красных очагов.
- Печень, почки, сердце – застойно полнокровны, увеличены в объеме. Печень красновато–коричневого цвета, рисунок дольчатого строения сглажен, под капсулой и на поверхности разреза имеются множественные кровоизлияния. Почки, сердце – с кровоизлияниями, паренхима дряблая, в состоянии зернистой дистрофии. В почках в подслизистой лоханки – серозно–геморрагический инфильтрат.
- В желудочно–кишечном тракте, особенно в двенадцатиперстной и тощей кишках, слизистая оболочка набухшая, покрасневшая с множественными кровоизлияниями. Пейеровые бляшки и солитарные фолликулы – в состоянии серозно–геморагического воспаления – набухшие, выпячиваются в просвет кишки и могут подвергаются некрозу, образуя язвы с приподнятыми черноватыми краями в центре содержат некротические массы. Содержимое кишечника в виде грязно–сероватой, кровянистой жидкости.
- Головной и спинной мозг с явлениями застойной гиперемии, под мягкой мозговой оболочкой и в веществе мозга имеются точечные кровоизлияния. В мозговых желудочках содержится красноватая жидкость, сосуды сильно кровенаполнены.
При наличии таких общих изменений в трупе и в случае одновременного поражения кишечника – кишечная форма сибирской язвы, а при поражении легких – легочная форма.
Кишечная форма Клиника:
У КРС вначале вздутие рубца, затем запор, затем кровавый понос. Заболевание сопровождается высокой температурой.
Патогенез
Характеризуется очаговым или диффузным серозно–геморрагическим воспалением тонкого кишечника с поражением преимущественно двенадцатиперстной и тощей кишок. Сопровождается геморрагическим воспалением мезентериальных лимфатических узлов, лимфатических сосудов брыжейки и выпотом геморрагического экссудата в брюшную полость.
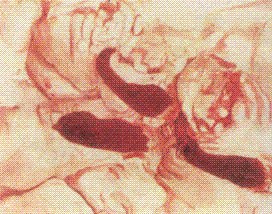
Рис 159. Геморрагическое воспаление мезентериальных лимфатических
узлов крупного рогатого скота.
Макрокартина:
При диффузном поражении:
- Слизистая тонкого кишечника на всем протяжении темно–красного цвета, набухшая, стльно утолщена, пропитана студневидной массой.

Рис 160. Геморрагическое воспаление с некрозом слизистой оболочки
тонкой кишки крупного рогатого скота (кишечная форма).
- Солитарные фолликулы и пейеровы бляшки отечны и выдаются над поверхностью.
- Воспаление сопровождается некрозом слизистой, ее участки серо–красные, крошковатые.
При очаговом поражении
- Изменения наиболее выражены в солитарных фолликулах и пейеровых бляшках – они в виде возвышений темно–красного или черно–красного цвета, часто покрытых с поверхности фибринозными пленками – карбункулы, которые некротизируются и отторгаются образуя язвы, вокруг которых наблюдают сильный геморрагический отек слизистой и подслизистого слоя.
- Слизистая на месте корбункулов часто некротизирована, с дифтеретическими наложениями, которые образуют серо–красный струп
- Содержимое кишечника часто жидкое, кофейного цвета (из–за примеси к нему крови).
- На серозном покрове кишечника, особенно в местах, локализации карбункулов, находят пленчатые наложения фибрина и темно–красные пятна.
- Лимфатические узлы пораженной облает соответствующего участка в состоянии геморрагического воспаления. Вначале они черно–красные, влажные, блестящие, далее с развитием некрозов становятся уплотненными, коричневато–красными, на разрезе менее влажными или сухими.
- Лимфатические сосуды утолщены, в виде тяжей.
- Брыжейка – в окружности пораженных пакетовлимфатических узлов, утолщена, отечна, местами геморрагически инфильтрирована.
- В особо тяжелых случаях наблюдают изменения в желудке у лошадей в сычуге и преджелудках у жвачных. Стенка желудка диффузно утолщена вследствие отека подслизистого слоя. При отечности ограниченных участков слизистая очагово припухает. Цвет темно–красный с кровоизлияниями, иногда м.б. язвы и эрозии.
- Возможны изменения в ротовой полости в форме серозно–геморагического стоматита. Слизистая отечна, с множественными пузырями с геморрагическим содержимым. Язык отечен, увеличен, выпадает из ротовой полости. Слизистая глотки и гортани отечны, что может вызвать асфиксию при жизни и смерть.
У лошадей и КРС поражения чаще наблюдают в подвздошной кишке.
У свиней поражается 12–ти перстная кишка на месте впадения в нее желчного протока, реже подвздошная и толстый кишечник. Течение чаще хроническое, наблюдают серозно–геморрагическое воспаление того или иного отдела кишок.
Легочная форма – характеризуется геморрагической или серозно–геморрагической пневмонией, осложненной иногда плевритом такого же характера с геморрагическим выпотом в плевральные полости, и геморрагическим лимфаденитом бронхиальных лимфоузлов, они темно–красные, сочные, с очажками некроза.
У крупного рогатого скота и лошадей развивается вторично на фоне септицемии.
У свиней развивается первично – отмечаются фибринозно–геморрагические очаги в легких, иногда серозно–геморрагическая плевропневмония. В плевральной полости скопление янтарно–желтой жидкости с примесью хлопьев фибрина.
Карбункулезная (кожная) форма – наличие серозно–геморрагических воспалительных очагов в коже и подкожной ткани с последущим некрозом и изъязвлением в центре.
Патогенез:
Происходит развитие сибиреязвенного дерматита:
- На коже развивается очаговая гиперемия и воспалительная инфильтрация, которая в центре пораженного участка выбухает. Образуется пузырек заполненный жидкостью. Вначале жидкость прозрачная, затем становится мутной и приобретает темно–красный цвет.
- В области пузырька происходит некроз ткани и образование струпа темно–бурого цвета – «карбункул». У лошадей и КРС корбункулы локализуются в области глотки, шеи, груди, брюха, паха, вымени, у свиней – на спине.
Наблюдается чаще у человека, у животных – развивается редко, в большинстве случаев в сочетании с другими формами Сибирской язвы.
У животных может быть – первичная карбункулезная форма, когда очаг, поражения соответствует месту внедрения возбудителя, и вторичная – образование корбункулов сопутствует септицемии, острому или подострому течению.
- В этом случае у животных на коже возникают ограниченные припухлости. Подкожная клетчатка отечная студенистая утолщенная, темно–красного цвета. Кожа в этих участках напряжена, суховата, иногда с трещинами, через которые просачивается лимонно–желтая жидкость.
- Иногда развивается некроз кожи и даже гангрена, такие участки представляют собой изъязвления бурого цвета. Характерные для карбункула пустула и черный струп не образуются.
Ангинозная (тонзиллярная), форма – в основном у свиней, и протекает доброкачественно. Характеризуется серозно–геморрагическим воспалением глотки и окружающих ее тканей (гортань, надгортанник, нёбная занавеска, подкожная клетчатка области гортани, шеи, головы, иногда подгрудка).
- В области глотки особенно поражены миндалины, так как они являются входными воротами инфекции. В миндалинах явления дистрофии и некробиоза – из отверстий крипт выпячивается некротическая масса в виде серо–красных пробок, на поверхности миндалин образуются дифтеритические струпья, под которыми возникают очаги геморрагического воспаления с прогрессирующим некрозом всей толщи ткани, и некротический участок в виде клина вдается в глубину. В свежих случаях омертвевший участок красно–серого цвета, набухший и вокруг него зона гиперемиив виде красной каймы и отек; в застаревших случаях некроз сухой, казеозного характера, серый, матовый, поверхность разреза гладкая, зона гиперемии отсутствует.
- Клетчатка в области миндалин – в виде студенистых инфильтратов бледно–или темно–красного цвета (серозно–геморагический отек), который может распространяться на клетчатку в области глотки и шеи. При более остром течении отекает язык и небо. При наличии резкого отека в области глотки отмечают стеноз гортани и смерть от асфиксии.
- На языке могут образовываться карбункулы с последующим их изъязвлением.
- Регионарные лимфатические узлы – подчелюстные, заглоточные, верхние шейные – в состоянии серозно–геморрагического воспаления с исходом в некроз. Участки некроза серо–красные, сухие, матовые, иногда с образованием соединительнотканной капсулы, при отторжении очага некроза данный участок может рубцеваться.
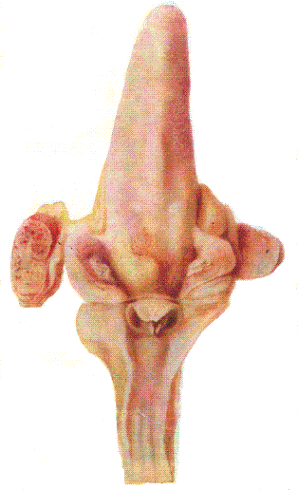
Рис 161. Серозно–геморрагическое воспаление корня языка и подчелюстных лимфатических узлов свиньи.
Атипичные формы – характеризуются появлением ограниченных поражений в определенных органах без развития септического процесса в целом организме, что свидетельствует о повышенной сопротивляемости организма животного 'к возбудителю или о пониженной вирулентности последнего. Клинически болезнь может не проявляться, обнаруживают изменения , как правило при осмотретуш на мясокомбинате.
У КРС и лошадей:
- Ограниченный отек кожи с геморагически–некротическим лимфаденитом регионарных лимфоузлов.
- Воспаление глотки с инкапсулированными некрозами в миндалинах и заглоточных лимфоузлах.
- Серозно–геморрагические инфильтраты подкожной клетчатки в области нижней челюсти
- Геморрагический энтерит, зарубцевавшиеся язвы карбункулов и геморрагический лимфаденит мезентерильных лимфатических узлов.
- У КРС – поражение коркового слоя почек в виде множественных милиарных гнезд некроза с геморрагической зоной по переферии.
- У лошадей – ограниченный фибринозный плеврит.
Следует прибегать к бактериальному исследованию пораженных участков тканей.
Диагностика
Основной метод диагностики сибирской язвы – бактериологический. Патологоанатомические исследования допускаются в исключительных случаях. Поэтому вначале исследуют мазки крови полученные из надреза кожи уха, бактериоскопически, затем, при необходимости, проводят бактериологическое исследование. Если подозрение на Сибирскую язву возникло в ходе вскрытия, то его тут же прекращают, делают мазки крови и посев из селезенки и сердца.
Дифференцировать:
У КРС:
От острой форма пастереллеза – крупозно–некротизирующая пневмония, часто с серозно–фибринозным плевритом и перикардитом. Отсутствует увеличение селезенки.
От отечной формы пастереллеза – обширные серозные отеки подкожной и межмышечной клетчатки головы, шеи и подгрудка, особенно сильно выраженные в области глотки и межчелюстного пространства, острый серозный, а не геморрагический лимфаденит.
От эмфизематозного карбункула – крепитация мышц, а при перкуссии дают тимпанический звук, не бывает сильного увеличения селезенки, кровь в крупных сосудах обнаруживается в виде рыхлых сгустков.
Лошади и КРС.
От пироплазмидозов – выраженая желтуха слизистых и серозных покровов, слабое увеличение селезенки без размягчения пульпы, отсутствие серозно–геморрагического воспаления ЖКТ. Студенистые отеки мягких тканей безгеморрагической инфильтрации. У КРС наличие гемоглобинурии. В мазках крови из пульпы селезенки обнаруживают пироплазмодии.
От ИНАН лашадей (острая форма) – бледностью, желтушность слизистых с множественными точечными кровоизлияниями, желтушное окрашивание подкожной клетчатки, увеличением селезенки без резкого размягчения пульпы. Кровь водянистая, светло–красная. Отеки подкожной и забрюшинной клетчатки серозного характера без примеси крови.
От злокачественного отека – местным изменениям предшествует травма, такой участок на коже лошадей напоминает карбункул, но отличается серозно–геморрагическим миозитом с исходом в некроз, обильным газообразованием и крепитацией.У КРС и МРС изменения локализуются в половых органахи связаны с повреждением их во время родов, а так же наличие газов в отечной ткани и крепитацией.
Рожа
Рожа (Erysipelothrix insidiosa) – инфекционная болезнь свиней, характеризуется в случае острого и подострого течения высокой лихорадкой, экзантемой, при хроническом течении – некротическим дерматитом, эндокардитом, полиартритом. Заболевают свиньи, особенно в возрасте от трех месяцев до одного года. Кроме свиней, восприимчива и птица.
У человека болезнь протекает доброкачественно в локальной форме с поражением кожи, чаще всего ладоней и кистей рук.
Патогенез.
Заражение преимущественно алиментарно, редко через поврежденную кожу и аутогенно в результате бактерионосительства.
Из ворот инфекции бактерии проникают в кровь и быстро в ней размножаются, в результате чего наступает быстро нарастающая бактериемия и бактерии проникают во все органы и ткани, при остром и подостром течении бактеримия может развиватьсятся циклически.
Под влиянием интоксикации угнетается иммунобиологическое реактивное состояние организма и развивается сепсис.
По течению болезни различают молниеносную, острую, подострую и хроническую рожу.
Патологическая анатомия.
Молниеносное течение (белая рожа) – характеризуется чрезвычайно острым сепсисом, при котором патологоанатомические изменения, не успевают развиться – на коже отсутствует сыпь, а при вскрытии трупа находят лишь застойную гиперемию органов, острый отек легких и немногочисленные одиночно разбросанные на серозных покровах кровоизлияния.
Острое течение.
- Экзантематозная сыпь – проявлением своеобразной аллергической реакции кожи сенсибилизированного организма к возбудителю рожи. На коже, у основания ушей, на шее, подгрудке и животе, в виде пятен очаговой активной гиперемии, на трупе синюшные. Пятнистые участки сыпи сливаются и имеют вид диффузных застойно гиперемированных пятен. В этих местах подкожная клетчатка вследствие имбибиции ее гемоглобином красноватого цвета. При надавливании белеют.
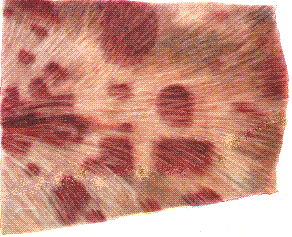
Рис. 162. Красные пятна различной формы на коже .
- В грудной и брюшной полостях – небольшое количество прозрачного транссудата с наличием фибрина, в виде очень тонких нитей
- Гиперплазия селезенки – увеличена в объеме, вишнево–красного цвета с синюшным оттенком. Пульпа напряжена, дрябловата, при надрезе капсулы выбухает, с поверхности разреза соскоб незначительный; рисунок фолликулов и трабекул не заметен.
- Серозный лимфаденит – лимфатические узлы увеличены в объеме сочные на разрезе, красновато–синюшного цвета
- Катаральное воспаление желудка и кишечника – слизистая желудка в железистой набухшая, ярко–красного цвета, иногда с точечными кровоизлияниями, обильно покрыта густой, тягучей, трудно смываемой слизью. Иногда отмечают гиперплазию пейеровых бляшек и солитарных фолликулов – выдаются на поверхности.
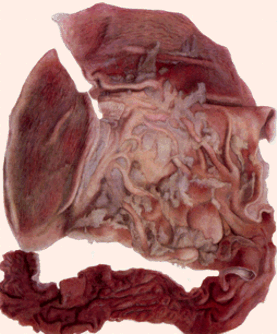
Рис. 163. Катарально–геморрагическое воспаление желудка и двенадцатиперстной кишки.
- Геморрагический гломерулонефрит – почки вследствие застойной гиперемии вишнево–красного цвета с мелкими темными пятнами –крапчатый рисунок поверхности. На поверхности разреза граница между корковым и мозговым слоем стерта. В корковом слое – переполненные кровью мальпигиевы клубочки в виде мелких темно–красных крапинок, напоминающих точечные кровоизлияния.
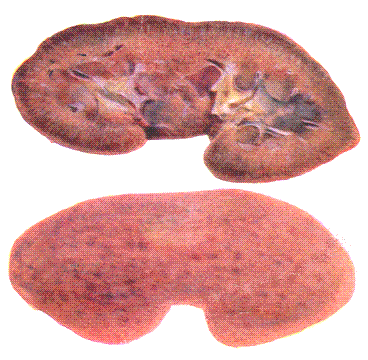
Рис. 164. Гиперемия в почке свиньи.
- Застойная гиперемия – в толстом отделе кишок, в брыжейке, сальнике, печени, сердечной мышце, в легких.
- Острый отек легких – в бронхах и трахее пенистая красноватая жидкость, которая выделяется также из ноздрей.
- Зернистая дистрофия сердечной мышцы – на поверхности разреза, отмечают серые гнездышки и полоски
Подострое течение – характеризуется серозным дерматитом с образованием волдырей типа крапивной лихорадки («крапивница»).
Макрокартина
Крапивница – в области груди, спины, бедер, брюха участки ромбовидной, квадратной или округлой формы размером 1– 4 см, ярко–красного цвета, приподнимающиеся на 3– 4 мм над поверхностью кожи.
Серозная жидкость скапливается под эпидермисом в виде белых волдырей, с красным ободком, после вскрытия которых образуются бурые корочки подсохшего серозного экссудата с последующим некрозом эпидермиса кожи, который отпадает лоскутами.
Хроническое течение – является последствием острого или подострого течения и характеризуется наличием рожистого веррукозного эндокардита и артрита, реже некротического дерматита:
Эндокардит возникает, в связи с аллергическим состоянием организма. Поражаются преимущественно двустворчатые клапаны, реже трехстворчатые, аортальные и пульмональные клапаны. На эндокарде клапанов образуются тромбы.
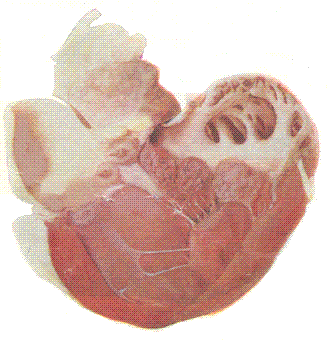
Рис. 165. Хронический бородавчатый эндокардит. Значительная часть отложившегося фибрина проросла соединительной тканью (организация).
Тромботические массы в виде цветной капусты, в основном проросшие соединительной тканью, могут целиком заполнять полость расширенных предсердий и вызывают стеноз клапанных отверстий. Связанные с этим пороки сердца влекут за собой компенсаторные процессы:
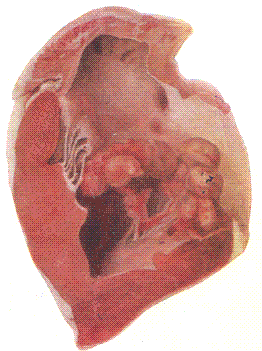
Рис. 166. Острый бородавчатый эндокардит (отложение тромбоцитов и фибрина на клапанах.
- Расширение полостей сердца и гипертрофию стенок отделовсердца.
Затем возникает декомпенсаторные процессы:
- Понижение сердечной деятельности и хроническая застойная гиперемия легких и печени, водянка грудной полости (гидроторакс) и асцит. Оторвавшиеся от тромба кусочки являются источником эмболии, попадают в почки, селезенку и вызывают образование анемических инфарктов.
Артриты – серозное или серозно–фибринозное воспаление аллергической природы тазобедреннщго, коленного, карпального и тарсального суставов. При этом в полостях суставных сумок появляется скопление экссудата, изъязвление гиалинового хряща суставных поверхностей, разрастание на месте дефекта костной ткани эпифиза, фиброзное утолщение синовиальных оболочек суставных сумок. Иногда заканчивается оссифицирующим артритом, деформацией сустава и его неподвижностью (анкилоз).
Некрозы кожи (некротический дерматит) типа сухой гангрены – могут быть исходом рожистой сыпи после переболевания крапивницей или осложнением экзантематозной сыпи после острой формы.
Имеют вид плотных черного цвета сухих струпьев. После отторжения струпьев остаются плотные рубцы, отпадают части ушных раковин и хвоста.
Дифференциальная диагностика.
- При чуме – отмечают геморрагическую сыпь, мраморность лимфатических узлов, диапедезные кровоизлияний в слизистых, серозных оболочках и в паренхиматозных органах, отсутствие увеличения селезенки.
- Пастереллез – крупозная пневмония, фибринозный плеврит и перикардит.
- Сибиреязвенный сепсис у свиней протекает очень редко с выраженным серозно–геморрагическим акцентом.
- Артриты возможны при пастереллезе, бруцеллезе, туберкулезе, но при этих заболеваниях они обычно гнойного характера.
- Эндокардит – типичный морфологический признак хронической рожистой инфекции и не свойствен ни одному из вышеперечисленных болезней.
Пастереллез (геморрагическая септицемия)
Остро протекающая инфекционная болезнь млекопитающих и птицы, характеризующаяся крупозной пневмонией, плевропневмонией, обширными отеками подкожной и межмышечной клетчатки, а так же геморрагическими явлениями.

Рис. 167. Катарально–геморрагическая пневмония у теленка.
Возбудители – бактерии рода Pasteurella (P.multicida).
Воспреимчивы – все домашние животные, птицы, многие дикие, а так же человек. Чаще Болеют КРС, свиньи, птица.
Заражение: аэрогенно, алиментарно, через поврежденную кожу.
Патогенез:
Свои патогенные свойства возбудитель проявляет на фоне пониженной общей и местной резистентности организма животных. Например – переохлаждение, нарушение санитарно–гигиенических норм.
Выделяет токсические продукты:
- Агрессины: подавляют фагацитарные свойства клеток, за счет чего возбудитель быстро размножается в организме, проникает в лимфатическую и кровеносную систему и вызывают септицемию.
- Токсины: образуются при распаде бактерий. Повреждают стенки сосудов, усиливают их проницаемость, что ведет к возникновению геморрагического диатеза и обширных отеков в подкожной клетчатке, дистрофии паренхиматозных органов и нервной системе, возникает иммунодефицитное состояние органов иммуногенеза.
Пастереллез КРС:
Протекает сверхостро (отечная форма) и остро (грудная форма).
Отечная форма:
Патоморфология:
- В подкожной клетчатке и межмышечной ткани – обширные воспалительные отеки.
Чаще в области головы и шеи, особенно выражен воспалительный отек в области глотки и межчелюстного пространства. Отек может переходить на гортань, уздечку языка, на язык и подгрудок. В результате язык увеличивается в объеме, часто свисает наружу через беззубый край, темно–красного цвета.
Реже в области заднепроходного отверстия, наружных половых органов и на конечностях.
На разрезе отечные ткани имеют студенистый вид и консистенцию, бледно–желтую окраску, и с них стекает светло–желтая серозная жидкость.
- На серозных покровах, слизистых оболочках и в паренхиматозных органах – перенхиальные кровоизлияния. Особенно четко выступают в грудной полости, на костальной и легочной плевре, надгортаннике, гортани, трахее, перикарде и эндокарде.
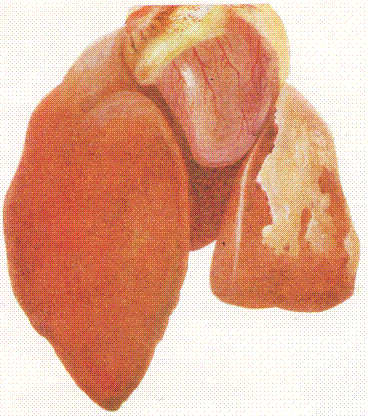
Рис. 168. Кровоизлияния под эпикардом и фибринозный перигепатит у курицы. На правой доле печени отложились пленки фибрина.
- Лимфатические узлы – острый серозный лимфаденит (чаще в области головы, шеи и средостения) – увеличены в объеме, с наличием кровоизлияний.
- ЖКТ – острое катаральное или геморрагическое воспаление сычуга и тонкого отдела кишечника.
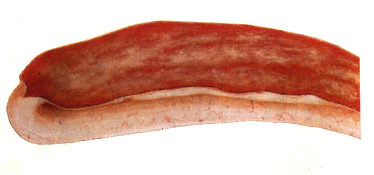
Рис. 169. Геморрагическое воспаление кишечника курицы.
- Сердце, печень, почки – застойная гиперемии, зернистая дистрофия.
- Селезенка – не увеличена, дряблая.
Грудная форма: основные изменения обнаруживают в легких и на плевре.
- Легкие и плевра – крупозная, некротизирующая пневмония и фибринозный плеврит. Процесс захватывает отдельные участки легких, а иногда целые доли. Вследствие перехода процесса на плевру развивается серозно–фибринозный плеврит, может также развиться перикардит и иногда и перитонит.

Рис. 170. фибринозное воспаление легких крупного рогатого скота. Большинство долек в стадии серой гепатизации.
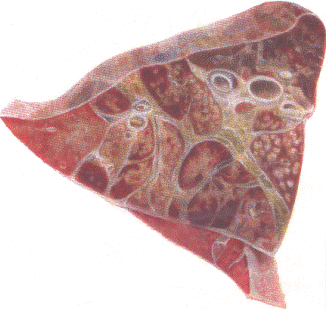
Рис. 171. Фибринозная пневмония с некрозом легочной ткани у крупного рогатого скота.
Крупозная пневмония при пастереллезе отличается от крупозной пневмонии другого происхождения.
–отсутствует отчетливо выраженный мраморный рисунок легких (из–за острого течения процесса).
–обилие эритроцитов в экссудате, что придает пневмонии геморрагический оттенок.
–уклон к некротизирующей пневмонии. Некрозы развиваются вследствие действия токсинов на воспаленную ткань. Некрозы – тусклые, грязно–серого или темно–коричневого цвета, величиной от горошины до кулака взрослого человека участки легочной паренхимы. Могут образовываться секвестры, окруженные соединительнотканной капсулой.

Рис. 172. Некротические очажки в печени свиньи.
- Бронхиальные и медиастинальные лимфатические – острый серозный лимфаденит. Узлы увеличены, сочны, с кровоизлияниями.
- ЖКТ – острое катаральное воспаление.
- Печень, почки, миокард – дистрофия.
- Селезенка – отсутствие спленомегалии.
Особенности у молодняка:
- Нет отчетливой картины крупозной пневмонии.
- Гепатизацияне выражена.
- Отек интерстиции выражен слабо.
- Мраморность рисунка сглажена.
- Некротические участки в состоянии гнойного расплавления
Кишечная форма – встречается у молодняка. Болезнь протекает как острый катаральный энтерит.
Дифференциальная диагностика.
- Отечную форму – от сибирской язвы, при которой септическая селезенка и геморрагический лимфаденит.
- Грудная форма:
-от контагиозной плевропневмонии, при которой – мраморность легких и наличие секвестров.
-от повального воспаления легких – которое проявляется крупозной пневмонией с образованием секвестров.
Пастереллез свиней – спорадическое заболевание. Болеют все возрастные группы. Протекает сверхостро, остро и хронически. Часто проявляется как вторичная инфекция (например, при чуме свиней).
Сверхостро – протекает в виде ангины и аналогично отечной форме крупного рогатого скота.
- Серозные, слизистые и паренхиматозные органы – кровоизлияния.
- Межчелюстное пространство, глотка, гортань, шея, подгрудок –серозный отек. Пропитаны светло–желтым экссудатом, имеют студенистую консистенцию.
- Лимфатические узлы (подчелюстные, заглоточные, шейные) –острый серозно–геморагический лимфаденит. Увеличены, сочные на разрезе, темно–красного цвета.
Острое и хроническое течение характеризуются – крупозной или крупозно–некротизирующей пневмонией.
при острой форме:
- Подчелюстные, заглоточные и шейные лимфатические узлы –острый лимфаденит – увеличены, сочные на разрезе, красного цвета.
- На серозных и слизистых оболочках – множественные кровоизлияния – явления септицемии.
- Легкие – крупозная пневмония или крупозно–некротизирующая пневмония. В легких мраморность выражена слабо. На разрезе интерстициальная ткань утолщена, инфильтрирована серозным экссудатом, лимфатические сосуды расширены, консистенция легких плотная, обнаруживаются различной величины безвоздушные участки. Отмечают некротические фокусы тусклые, резко контурированые, которые м.б. окружены соединительнотканной капсулой.
- Процесс распространяется на плевру и перикард, которые покрыты фибринозным экссудатом – шероховатыми массами бело–серого цвета с последующим развитием спаек (фибринозный перикардит и плеврит).
Хроническое течение:
- Сильное истощение
- Легкие – секвестры, окруженные сильно развитой капсулой, или обширные, сообщающиеся с бронхами полости с творожистой массой.
- Плевра – соединительнотканные спайки – исход хронического фибринозного плеврита.
Дифференциальная диагностика.
- От чумы свиней – поражает свиней всех возрастов, протекает в виде эпизоотии. Кровоизлияния в коже, почках и мочевыводящих путях, в слизистой прямой кишки. Инфаркты селезенки, мраморность лимфоузлов.
- Сибирской язвы – у свиней в основном, протекает скрыто как местная инфекция в виде ангины и поражения подчелюстных и заглоточных лимфоузлов (серозно–геморрагический некротизирующий лимфоденит). При остром течении на языке корбункулы.
- Сальмонеллеза – при нем катаральный или геморрагический энтерит. Паратифозные узелки в печени и селезенке. Дифтеретический колит.
- Рожи – при ней нет характерных поражений органов дыхания (крупозно–геморрагической пневмонии, фибринозного плеврита и перикардита).
Пастереллез овец и коз – у взрослых животных протекает так же, как у крупного рогатого скота. Проявляется в виде спорадической и энзоотической пневмонии. Поражаются в основном молодые животные. Клинические признаки неспецифичны.
Ягнята –
- В подкожной клетчатке, мышцах, на серозных оболочках, особенно в сердце и кишечнике, в селезенке и лимфатических узлах –кровоизлияния.
- Легкие – кровоизлияния и фибринозная пневмония – увеличены, синюшны, с пенистой жидкостью в трахее, под плеврой выступают темно–красные пятна величиной до 1 см в диаметре, по внешнему виду напоминающие инфаркты.
Диагноз.
От бабезиоза – при исследовании мазков крови обнаруживаются кровепаразиты. Желтушность склеры, слизистых и внутренних органов. Кровь водянистая, жидкая. Селезенка увеличена в 2 – 4 раза, размягчена. Печень мускатная.
Холера (пастереллез) птиц – характеризуется септицемией и профузным поносом. Болеют все виды домашней птицы.
Течение – остро, могут быть хронические (локализованные) формы, при которых поражения ограничиваются органами или тканями.
Патогенез. Возбудитель, попадает в организм, проникает в кровь, вызывает септицемию, или при более медленном течении воспалительно–некротические процессы в различных органах и тканях.
Патологическая анатомия.
При сверхостром течении – смерть наступает быстро, птицы погибают без выраженных признаков болезни, иногда обнаруживают точечные кровоизлияния на эпикарде.
При остром течении:
Морфология:
- Печень набухшая, с притупленными краями, желто–коричневая, дряблая. На поверхности и в глубине паренхимы милиарные или величиной с булавочную головку многочисленные некротические фокусы серо–белые или мутные желтоватые.
- На слизистых легких и кишечника, на серозных брюшной области и кишечника, особенно в жировой клетчатке, на эпикарде – точечные и пятнистые кровоизлияния.
- В брюшной полости – фибринозный экссудат, внешне напоминающий вареный яичный желток.
- Кишечник поражается всегда (чаще 12–перстная) – катаральный или геморрагический энтерит. Слизистая покрасневшая, с обилием слизи и мелкими кровоизлияниями.
- Селезенка – острая застойная гиперемия. Увеличена, темно–красная, с серыми очажками некроза.
- Сердце – серозный или серозно–фибринозный перикардит, миокард в состоянии зернистой дистрофии, серозного или серозно–геморрагического воспаления. Миокард дряблый, имеет цвет вареного мяса, иногда в нем отмечают бело–желтые очажки коогуляционного некроза. На эпикарде мелкие темно–красные пятна, в сердечной сорочке значительное количество мутной серозной жидкости с хлопьями фибрина. Коронарные сосуды резко кровенаполнены.
- Легкие – не всегда крупозная пневмония, застойная гиперимия и отек. Легкие плотные, темно–красные, может вовлекаться плевра. У птиц отсутствует стадия опеченения.
- Верхние дыхательные пути и воздухоносные мешки – стенки утолщены, непрозрачны, покрыты пленками фибрина.
Подострое течение: патологоанатомические изменения в основном такие же, как и при остром, но слабее выражены. Трупы сильно истощены.
Хроническое течение:
Характерны очаги некрозов:
- В легких, печени, подкожной клетчатке, кишечнике, селезенке, сердечной мышце, сердечной сумке – напоминают вареный желток яйца (желтоватая творожистая масса) с неприятным запахом и представляют собой фибринозный экссудат.
- Суставы и сухожильных влагалищ крыльев и конечностей – серозно–фибринозные артриты, синовиты и тендовагиниты. Суставы набухшие, в полости суставов творожистые фибринозно–некротические или гнойные массы.
- В бородках – фибринозно–некротизирующее воспаление. Опухают, имеют вид шаровидных образований. Пропитываются фибринозным экссудатом с исходом в некроз, а отпадают.
- Плевра и перикард – фибринозный плеврит и перикардит. Сердечная сорочка утолщена. В полости находится фибринозный экссудат. Плевра – покрыта пленками фибринозного экссудата.
- Воздухоносные мешки – Заполнены фибринозным экссудатом, стенки утолщены, непрозрачны, покрыты пленками фибрина.
Диагноз.
Ставят комплексно.
Отправные моменты:
- цианоз гребня и сережек,
- множественные кровоизлияния на эпикарде,
- скопление серозного экссудата в сердечной сорочке,
- воспаление легких и острое воспаление кишечника.
В хронических случаях.
- некрозы в подкожной клетчатке,
- фибринозные серозиты и артриты.
Дифференцировать: от чумы, тифа, болезни Ньюкасла, спирохетоза, респираторного микоплазмоза.
- Чумой болеют только куриные.
- При тифе всегда находят увеличенную селезенку.
- Болезнь Ньюкасла характеризуется геморрагическими явлениями, наличием геморрагического ободка между мышечным и железистым желудками и в местах ответвления слепых кишок. В кишечнике обнаруживаются язвенно–некротические очаги.
- При спирохетозе резко увеличена селезенка (в 2נ раза).
- При респираторном микоплазмозе изменения сосредоточены в воздухоносных мешках. Чаще находят фибринозный аэросаккулит).
Листериоз
Листериоз (Listeriosis) – широко распространенная болезнь из труппы зооантропонозов. Встречается у животных почти всех видов, в том числе у птиц. Наиболее часто поражаются овцы.
В естественных условиях наблюдаются нервная, септическая, генитальная, смешанная, субклиническая и латентная формы болезни. Основной из них считается нервная.
Этиология и патогенез. Возбудитель – грамположительная подвижная палочковидная бактерия Listeria monocytogenes. Животные заражаются преимущественно алиментарным путем. Патогенное действие возбудителя связано с выделением им экзо– и экзотоксинов. Развитие при нервной форме типичного для этой болезни гнойного энцефаломиелита происходит вследствие проникновения листерии в центральную нервную систему по нервным стволам (тройничному, языкогло–точному, лицевому или подъязычному нервам). При этом входными воротами инфекции являются слизистые оболочки губ, ротовой полости и глотки.
При развитии септической формы и при абортах решающее значение имеет понижение естественной сопротивляемости организма.
Патологоанатомические исследования. Изменения при листериозе варьируют в зависимости от формы болезни. При нервной форме на вскрытии отмечают гиперемию, иногда отек мягкой мозговой оболочки и вещества мозга. Реже встречаются кровоизлияния в оболочках и небольшие очаги размягчения в каудальной части ствола головного мозга. В органах выявляют отдельные точечные и мелкопятнистые кровоизлияния, причем наиболее постоянно геморрагии встречаются под эпикардом, в заглоточных и подчелюстных лимфатических узлах. У свиней часто поражается желудочно–кишечный тракт в виде острого катарального воспаления, сопровождающегося серозным лимфаденитом.
Гистологические изменения характеризуются развитием острого гнойного энцефаломиелита, сочетающегося с лептоменингитом и воспалением отдельных черепно–мозговых нервов (V, VII, IX или XII пар). На разных стадиях развития листериозный энцефаломиелит проявляется сочетанием очаговых и диффузных лейкоцитарно–гистиоцитарных инфильтратов с периваскулярными клеточными муфтами. Возникающая в начале болезни воспалительная реакция отличается экссудативным характером и формированием очаговых лейкоцитарных инфильтратов. В дальнейшем (на 3– 4–й день) прогрессирует пролиферация микроглии, появляются гистиоциты и состав инфильтрата становится полиморфным. В очагах поражения наблюдаются дезинтеграция нервной ткани, дистрофические и некробиотические изменения нервных элементов и клеток инфильтрата. Изменения мягкой мозговой оболочки характеризуются инфильтрацией ткани лимфоцитами, гистиоцитами и отдельными нейтрофильными лейкоцитами.
Типично для листериозного энцефаломиелита – избирательное поражение определенных отделов центральной нервной системы. Основные морфологические изменения локализуются в продолговатом мозге и варолиевом мосту, далее следуют средний мозг и передняя часть шейного отдела спинного мозга, затем мозжечок и зрительные бугры.
Септическую форму листериоза наблюдают преимущественно у птиц и грызунов. Среди сельскохозяйственных животных болезнь регистрируют главным образом у поросят, ягнят и телят. Характерной морфологической особенностью листериозной септицемии считают очаговые некротические поражения печени и несколько реже других органов – лимфатических узлов, селезенки, легких, сердца и отек. Впоследствии на месте погибших элементов паренхимы образуются гранулемы. Наряду с этим встречаются застойные явления и кровоизлияния на серозных и слизистых оболочках, в лимфатических узлах, острый катаральный или геморрагический гастроэнтерит, дистрофические процессы в паренхиматозных органах, гиперплазия селезенки и лимфатических узлов. У поросят, кроме того, иногда выявляют катаральную бронхопневмонию.
Генитальная форма листериоза сопровождается абортами (во второй половине беременности) или рождением нежизнеспособного приплода. У абортированных плодов отечность подкожной клетчатки, скопление красноватой жидкости в грудной и брюшной полостях. В печени, а бывает, и в других органах обнаруживают мелкие некрозы.
Смешанная форма встречается сравнительно редко. Болезнь характеризуется сочетанием воспалительных изменений в центральной нервной системе и поражений внутренних органов, свойственных септической форме болезни.
Диагноз. Его ставят на основании результатов бактериологического, патологоанатомического исследований с обязательным учетом эпизоотологических и клинических данных.
|